DST para gays, heterossexuais, mulheres e bissexuais, ilustrado com fotos e vídeos.
Video com o Leo Aquila:
Neymar contra a AIDS, praticando sexo seguro, as suas chances de ser contaminado por uma DST, como a AIDS diminuem muito, faça o mesmo, siga este craque.
O Dr. Paulo Branco irá descrever as principais DST, imunologia, transmissão e tratamentos adequados, com ilustrações, dirigidas ao publico gay.
 |
| Respeito com os pacientes:É o Mais importante |
 |
| Video informativo: |
Dúvidas: Nos envie a sua. por:
- e.mail. paulobranco@terra.com.br
- whatsApp. 995204135
Casos Clínicos:
1- Há 6 meses apareceu somente uma verruga no pênis, mais precisaente no cabresto, eu queimei mas agora voltou no mesmo lugar e também na parte de dentro, quando eu puxo a pele para fora. Posso usar pomada novamente?
1- Há 6 meses apareceu somente uma verruga no pênis, mais precisaente no cabresto, eu queimei mas agora voltou no mesmo lugar e também na parte de dentro, quando eu puxo a pele para fora. Posso usar pomada novamente?
Dúvida enviada pelo IPAD.
Resposta: Tudo o que você não deverá fazer na minha opinião e experiencia será não usar pomadas. A conduta que eu tenho feito na minha clinica é a retirada das verrugas e do excesso de pele com o laser, sob anestesia local. Retirando o excesso de pele, diminuímos a carga ou numero de vírus no local, o que colabora para menores índices de retorno ou recidiva da doença.
2- Realizei uma cirurgia para retirada de verrugas fora e dentro do ânus há 7 meses. Cicatrizou bem, porem estou com uma grande dificuldade para evacuar e fazer o passivo, pela dor e sangramento. Doutor gostaria muita da sua orientacao, pela experiência que tem com esssa doença.
Pergunta enviada pelo celular.
Resposta: Trato na minha clinica com freqüência
de casos como o seu. Acho que voce está com um estreitamento anal pela cicatrizacao da cirurgia anterior e possivelmente com uma fissura anal, diagnosticada como residual. É impossível evacuar sem dor e sangramento e no passivo além da dor, aumentará também o risco de você contrair uma DST, e aumentar a fissura durante a relação ( penetração), muitas vezes por uma lubrificação inadequada, ou um ativo apressadinho . Este estreitamento deverá ser avaliado pelo toque, o que praticamente determinará a melhor forma de tratamento.
Contatos:
Resposta: Tudo o que você não deverá fazer na minha opinião e experiencia será não usar pomadas. A conduta que eu tenho feito na minha clinica é a retirada das verrugas e do excesso de pele com o laser, sob anestesia local. Retirando o excesso de pele, diminuímos a carga ou numero de vírus no local, o que colabora para menores índices de retorno ou recidiva da doença.
2- Realizei uma cirurgia para retirada de verrugas fora e dentro do ânus há 7 meses. Cicatrizou bem, porem estou com uma grande dificuldade para evacuar e fazer o passivo, pela dor e sangramento. Doutor gostaria muita da sua orientacao, pela experiência que tem com esssa doença.
Pergunta enviada pelo celular.
Resposta: Trato na minha clinica com freqüência
de casos como o seu. Acho que voce está com um estreitamento anal pela cicatrizacao da cirurgia anterior e possivelmente com uma fissura anal, diagnosticada como residual. É impossível evacuar sem dor e sangramento e no passivo além da dor, aumentará também o risco de você contrair uma DST, e aumentar a fissura durante a relação ( penetração), muitas vezes por uma lubrificação inadequada, ou um ativo apressadinho . Este estreitamento deverá ser avaliado pelo toque, o que praticamente determinará a melhor forma de tratamento.
Contatos:
- Lapa:
Fixo: 11-36728943
Móvel: 11-986663281
 |
| Monica: |
- Vila Nova Conceição:
Fixo: 11-38467973
 |
| Fátima: |
Centro: Praça da Republica
Fone: 11-33317016
DST:
- O local e a via de infecção determinam os sintomas
causados pelas doenças sexualmente
transmissíveis (DST).
- As infecções na parte distal do canal anal, do
anoderma e da pele perianal são semelhantes às lesões encontradas em outra
partes da genitália e do períneo causadas pelos mesmos organismos, resultantes
do sexo passivo, mas em alguns casos
representam a propagação contínua das infecções genitais.
 |
| Verruga: HPV |
- A proctite
( inflamação do ânus) causada por organismos sexualmente transmissíveis é quase
sempre decorrente do sexo passivo.
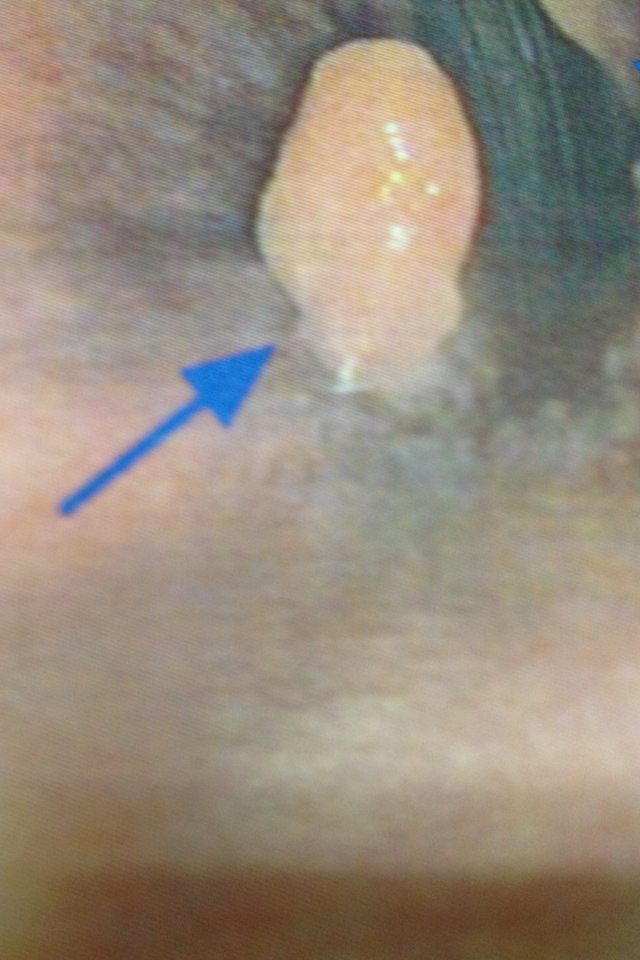 |
| Proctite: Papila inflamada |
- As estimativas atuais são de que menos de 2% dos homens praticam regularmente o sexo passivo, entre 2-10% apresentam atividade homossexual em alguma fase da sua vida.
- Entre as mulheres, 5-10% praticam o intercurso anal
receptivo ( sexo passivo )com algum grau de regularidade e parece que são mais
propensas a pratica-lo sem proteção.
- A dificuldade em estabelecer o diagnóstico correto e
instituir o tratamento adequado das doenças
anorretais sexualmente transmissíveis é causada por vários fatores:
* Os sinais e sintomas da infecção estão mais
relacionados com os órgãos comprometidos que com o organismo responsável, de
modo que em muitas DSTs nenhum sintoma ou conjunto de sintomas ou achados
físicos determinam o diagnóstico.
* A presença de mais de um organismo não é
rara, especialmente nas ulcerações anogenitais.
* Determinar entre os organismos patogênicos, qual
seria o verdadeiro, poderá ser muito difícil.
* Finalmente, há uma carência de testes sensíveis para
fazer o diagnóstico rápido de muitas doenças sexualmente transmissíveis, de
forma que em geral é necessário o tratamento empírico.
Revisão sobre Imunologia
Anorretal:
-A barreira mucosa do reto contém a imunoglobulina A,
responsável pela captura de
antígenos que são eliminados com as fezes, impedindo-os de alcançar as células
da cripta anorretal.
- Identificação e destruição das células agressoras
pelos Anticorpos.
 |
| Anticorpos em ação: |
- O HIV sede
uma proteína ao vírus do HPV, tornando esses mais agressivos para causar as
alterações displasicas dos processos oncogênicos ou cancerígenos.
 |
| HPV: displasia. |
- A quebra da barreira de proteção da mucosa do reto é
observada em várias doenças contraídas decorrentes do sexo anal passivo. O atrito do sexo passivo lesa o revestimento
mucoso e faz com que os microrganismos penetrem diretamente nas criptas anais.
- Pelo atrito, o sexo anal passivo, quase sempre resulta em desnudamento da camada de células e da mucosa que
protegem o ânus e reto.
HPV: Papiloma vírus Humano
O HPV é um papovírus de DNA. Embora não
seja uma DST relatada com
frequência, é provável que seja a mais comum nos EUA, com incidência estimada
de mais de 5 milhões de casos por ano ( em contraste com a Clamídia, mais comum das DST
relatadas).
- Existem mais de 80 subtipos de HPV, e quase 1/3
causa verrugas anogenitais.
- Os subtipos 6 e 11 são os mais comuns de HPV de baixo risco, enquanto os
subtipos 16 e 18 apresentam maior
risco de associação a displasia e câncer
anal.
- A transmissão do
HPV ocorre através da contato sexual
com indivíduos infectados , com ou sem lesões macroscópicas ( visíveis ), e a infecção
assintomática, sem verrugas, é a principal forma de apresentação do HPV. O envolvimento perianal pode ocorrer na ausência da prática do sexo anal passivo.
 |
| Verrugas perianais: |
- As queixa de condiloma
acuminado perianal ou anal incluem:
Presença de tumoração
Prurido ( Coceira)
Sangramento
Secreção crônica
Dor
Higiene mais difícil
- O exame físico
em geral é suficiente para o diagnostico e mostra a lesão característica
semelhante à couve flor, de coloração cinza ou rosada como carne, de tamanho
variável, localizada na região perianal.
 |
| Verrugas: HPV. |
 |
| HPV: Acuminado. |
- A anuscopia é parte integrante da avaliação No canal
anal, as lesões tendem a apresentar-se como pequenas pápulas, e o
comprometimento acima da linha denteada é raro.
Comentário: Dr. Paulo Branco
1- Eu hoje em dia realizo a Anuscopia
comum e Anuscopia de Alta resolução ou microscópica. A primeira
detecta as verrugas macroscópicas e
a segunda é importante para o
acompanhamento e decisão pela prescrição de medicamentos imunoestimulantes ou
estimulantes na produção do Interferon
local.
2- Anuscopia de Alta Resolução: Eu gosto de examinar, na primeira parte do
exame a pele das regiões do períneo, virilha, bolça escrotal, pênis, perianal e por fim o canal anal.
 |
| Anuscopia Alta resolução: |
- Tratamento: O objetivo do tratamento do condiloma acuminado é a destruição ou remoção de todas as lesões macroscópicas, diminuindo a morbidade, embora a erradicação da infecção não esteja garantida.
- A
excisão ou retirada local, de pequenas verrugas tenho feito na clinica com o laser, sob anestesia local, com pequeno
desconforto ou inconveniência para o paciente. As lesões maiores eu retiro com o Laser mas sob anestesia local e sedação.
- As verrugas pediculadas
são removidas pela simples seção de sua base, que poderá ser feita mais
precisamente com o laser, na clinica
e somente sob anestesia local.
- Recidiva da doença:
As taxas globais de desaparecimento do condiloma após
tratamento variam de 60-90%, com taxas de recidiva ou retorno das verrugas após
tratamento de 20-30%.
Comentário: Dr. Paulo Branco
Eu acho de grande importância o programa de retorno dos pacientes a minha clinica para um acompanhamento clinico associado a Anuscopia de Alta Resolução,
que me dá uma noção da carga viral nos locais acometidos e a possibilidade de
tratar com medicamentos que atuam diminuindo a carga viral local e assim obter
uma melhor ação local dos Anticorpos e diminuição da recidiva das verrugas.
LASER: Quando a área com os vírus na Anuscopia de Alta Resolução é pequena ( Áreas acetobrancas, na figura abaixo) trato no mesmo tempo essas áreas com o laser e quando é
grande com estimuladores da imunidade na forma de pomada em media por 6
semanas.
Cuidado: O uso dessas pomadas deverá ser bem orientada e por medico, porque apresenta efeitos colaterais, como:
Dor, queimação, prurido e mesmo ferida ou úlceras que podem exigir
interrupção do tratamento.
Comentário: Dr. Paulo Branco
Descordo do Autor, que realiza primeiro o uso dos
imunoestimuladores locais, ficando a retirada das verrugas, para aqueles pacientes que apresentam resposta
incompleta.
Eu entendo que as verrugas devam ser retiradas
cirurgicamente, o que eu faço com o
laser e após a cicatrização, eu faço uma anuscopia de alta resolução e
indico ou não os imunoestimuladores.
Condiloma Acuminado Gigante:
Em 1925, Bushke e Loewenstein foram os primeiros a
descrever o Condiloma acuminado
gigante ( CAG ), mais associado ao HPV dos tipos 6 e 11, mas
histologicamente tem algumas diferenças com relação ao condiloma comum – papilomatoso acentuado, acantose, cristas
epiteliais espessadas e aumento da atividade mitótica.
- Câncer: A porcentagem significativa de casos que apresentam carcinoma do tipo espinocelular precoce ou invasivo tem levado à especulação de que o CAG representam uma fase de progressão do condiloma para câncer ou carcinoma espinocelular invasivo.
Tenho a mesma conduta do autor. Faço a retirada com o
laser, sob anestesia local, dando uma margem de 2 a 3 cm do limite da margem do
tumor e envio a peça para o patologista.
- Quimiorradiacao no CAG:
Indico quando na peça cirúrgica ha tumor e para os
pacientes com contra-indicação clinica para uma cirurgia.
HPV: Câncer Anal
- Embora esteja claro que o HPV desempenha papel importante no desenvolvimento do câncer
cervical no colo do útero, sua importância no desenvolvimento do câncer anal e
de seu provável precursor ( a displasia intraepitelial
anal e as lesões escamosas intraepiteliais de alto grau) não
está bem definida.
- Estima-se que o
risco de homens homossexuais HIV+
desenvolverem câncer de ânus é 38 vezes maior do que na população em geral e 2
vezes maior do que em homens homossexuais HIV-.
- A infecção pelo HPV foi relata em 93% dos homens
homossexuais HIV+, em comparação com
60% dos homens homossexuais HIV-.
- A citologia anal tem sido sugerida como uma
ferramenta de triagem para detecção de
pacientes com displasia anal.
 |
| Citologia com escova: |
- Um algoritmo para avaliação e tratamento recomenda a realização da Anuscopia de Alta Resolução com técnica de coloração especifica e biópsia das áreas suspeitas.
- As opções de tratamento incluem a destruição
local e a excisão ou observação.
- A incidência e a previsibilidade da progressão da Inflamação
com alterações teciduais para o câncer invasivo é incerta.
- Os pacientes que apresentam citologia anormal devem
ser encaminhados para o cirurgião proctologista, que deve avalia-los com o uso
de corante e, se possível, ampliação, para determinar se será necessária
biópsia ou retirada.
- A prevalência
de HPV e alterações inflamatórias é alta em homens HIV+ com contagem de
Anticorpos CD4 inferior a 500, mesmo na ausência de historia de sexo anal
passivo. Esses pacientes também devem ser considerados para o rastreamento
citológico.
 |
| Molusco Contagioso: |
- o vírus do molusco contagioso é um membro da família poxvírus e produz uma lesão cutânea papular benigna.
- A transmissão
ocorre tanto por contato sexual como não sexual.
- O período de incubação é de 1-6 meses, seguido pelo
aparecimento de pápulas umbilicadas cor de carne de 2-6mm.
- O diagnóstico em geral será feito com base em dados
clínicos, porém a biópsia excisional demonstra células epiteliais aumentadas e
a presença dos corpúsculos intracitoplasmáticas do molusco.
- Em geral, o tratamento consiste na erradicação nos
locais, que eu tenho feito com o laser.
- Gonorreia:
- É provavelmente a mais comum DST bacteriana que
afeta a região anorretal.
- O pico de incidência de todas as formas de gonorreia
é no final da adolescência entre as meninas e no inicio dos 20 anos entre os
meninos.
- O período de incubação varia de 3 dias a 2 semanas.
- Trinta e cinco a 50% das mulheres com cervicite
gonocócica e que fazem sexo anal, têm infecção retal concomitante, que se acredita ser decorrente de
propagação contínua da infecção genital.
 |
| Homossexuais: DST. |
 |
| Mulheres: DST ANAL. |
 |
| Bissexuais: DST ANAL |
- Uma grande porcentagem de pacientes praticantes do sexo passivo, homens, mulheres e bissexuais com gonorreia retal e cultura positiva é ASSINTOMATICA – até 50% dos homens e 95% de mulheres. A infecção assintomática do reto constitui o principal reservatório da doença gonocócica em homens homossexuais e bissexuais.
 |
| Sintoma: Secreção pelo orifício da uretra. |
Protocolo do Dr Paulo Branco:
- Anuscopia: Descarga de secreção purulenta.
-Diagnostico:
Confirmação da bactéria em exame de cultura.
-Tratamento:
Antibiótico
-Acompanhamento:
Não é mais necessário porque as taxas de eficácia dos antimicrobianos fica
próxima dos 100%.
- Parceiros sexuais:
Os parceiros sexuais dos últimos 60 dias devem ser tratados e o paciente deve
abster-se de relações sexuais até que o tratamento seja concluído e os sintomas
tenham desaparecido.
Clamídia/Linfogranuloma Venéreo:
A Chlamydia Trachomatis é uma bactéria intracelular
estrita, sexualmente transmissível e que resulta em infecção clinicamente
semelhante às causadas pela N. Gonorrhoeae. A infecção
simultânea pelos 2 organismos é comum.
-
Transmissão: A transmissão anorretal da clamídia
ocorre durante relações sexuais anorretais, embora possa ocorrer
comprometimento secundário como manifestação tardia de infecção genital.
-
Período de Incubação: De
5 dias a 2 semanas.
-
O diagnostico da Clamídia como agente causador da inflamação do ânus ( proctite) pode ser difícil. A coleta
adequada da amostra aumenta o rendimento diagnóstico e consiste
na coleta com algodão ou swab de Dacron.
- A cultura de tecido para a Clamídia é relativamente insensível e
não está amplamente disponível por causa do custo e dos requisitos técnicos.
- Tratamento: Antibióticos adequados e
indicados
Atenção: A abstinência sexual deve durar até 7 dias
após tratamento com antibióticos.
Comentário: Dr. Paulo Branco
A clamídia por ser uma bactéria intracelular é muito
difícil de ser tratada, principalmente nos homens com Prostatite com
diagnostica de Clamídia.
Sexo de risco: Maior Incidência de DST
Procure evitar fazer qualquer tipo de sexo nas seguintes situações:
1- Sem camisinha:
 |
| Pegada forte: Com preservativo. |
2- Drogado e sexo: Não combinam, Leia o informativo abaixo.
3- Promiscuidade:
4- Dê aquela olhadinha no parceiro e se notar algo diferente, pare ou reforce a ideia da camisinha. Tenha atitude.
 |
| Herpes Labial: |
 |
| HPV: Oral |
 |
| Verrugas: Pênis |
 |
| Ferimentos e escoriações: |
 |
| Herpes: Pequenas bolhas |
 |
| Gonorreia: Saida de secreção |
 |
| HPV: Verrugas na pele perianal |







































Nenhum comentário:
Postar um comentário